根據WHO(世界衛生組織)預測,全世界糖尿病發病率2000年是2.8%,2030年將達到4.4%。
糖尿病患者人數2000年為1億7100万人,而到2030年將增加到3億6600万人。
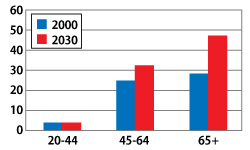
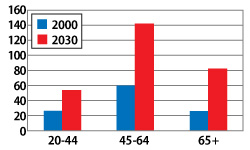
以下圖表表示発達國家,發展中國家以及全世界不同國家,不同年齡2000年糖尿病患者人數以及2030年推定人數。
下面的圖表推測大多数糖尿病患者在発達国家年齡均為65歳以上,而在發展中国家則是45-64歳。
並且到2030年,65歳以上的糖尿病患者人數,発達国家為4800万人而發展中国家則會增加到8200万人以上。
発達国家,發展中国家以及全世界糖尿病患者推定人数
| 発達国 |
|---|
 |
| 年齡層 |
|
| 発展途上国 |
|---|
 |
| 年齡層 |
|
| 全世界 |
|---|
 |
| 年齡層 |
|
DIABETES CARE, VOLUME 27, NUMBER5, MAY 2004
Global Prevalence of Diabetes
|
不同國家2000年以及2030年糖尿病患者推定人数
| 2000年 |
| 2030年 |
| 国名 | 糖尿病患者数
(単位:100万人) |
| 国名 | 糖尿病患者数
(単位:100万人) |
| 1 | 印度 | 3170万人 | 1 | 印度 | 7940万人 |
| 2 | 中国 | 2080万人 | 2 | 中国 | 4230万人 |
| 3 | 美國 | 1770万人 | 3 | 美國 | 3030万人 |
| 4 | 印度尼西亞 | 840万人 | 4 | 印度尼西亞 | 2130万人 |
| 5 | 日本 | 680万人 | 5 | 巴基斯坦 | 1390万人 |
| 6 | 巴基斯坦 | 520万人 | 6 | 巴西 | 1130万人 |
| 7 | 俄國 | 460万人 | 7 | 孟加拉 | 1110万人 |
| 8 | 巴西 | 460万人 | 8 | 日本 | 890万人 |
| 9 | 意大利 | 430万人 | 9 | 菲律賓 | 780万人 |
| 10 | 孟加拉 | 320万人 | 10 | 埃及 | 670万人 |
DIABETES CARE, VOLUME 27, NUMBER5, MAY 2004Global Prevalence of Diabetes
以下是厚生労働省平成14年(2002年)度糖尿病情況調査報告的推算。
糖尿病患者的推算
| 平成 14年 | 平成 9年 |
| 被疑為糖尿病的人 | 約 740万人 | 約 690万人 |
| 與有可能是糖尿病人的總和 | 約 1620万人 | 約 1370万人 |
根據厚生労働省,平成14年度糖尿病情況調査報告
糖尿病分爲1型糖尿病,2型糖尿病,伴隨其它疾患的糖尿病和妊娠糖尿病等。
1型糖尿病
這是一種由於胰臟内胰島β細胞(分泌胰島素的細胞)遭到破壊而導致胰島素嚴重匱乏的疾病。
和白種人相比,日本人中不常見,預計佔糖尿病患者的5%以下。其原因尚不明了,一般認爲是免疫細胞
攻擊和破壞了自身的胰島素分泌細胞所至,可能與病毒感染以及免疫系統的遺傳因素有關聯。
2型糖尿病
有些特定的致病基因已經查明,但預計有許多病症與多種遺傳因素有關而且關係複雜。
遺傳因素方面表現在胰島素在肝臓或肌肉組織無法正常發揮作用(胰島素抵抗性)或表現為容易
出現胰島素分泌細胞功能不全(胰島素分泌不足)等症狀。
另外,肥胖,高脂肪飲食,運動不足以及各種緊張等環境因素也會增強胰島素抵抗性或使胰島
素分泌功能低下從而誘發2型糖尿病或使病情進一步惡化。
伴隨其它疾患的糖尿病
使血糖値升高的激素過渡分泌的疾患(库兴氏综合症又称皮质醇增多症,褐色細胞腫,
肢端肥大症,甲狀腺機能亢進等),胰腺疾患(慢性胰腺炎或胰腺癌)以及肝硬変等也可以引起糖尿病的症狀。
妊娠糖尿病
一旦妊娠或者妊娠中首次出現的妊娠期糖耐量异常症狀。妊娠糖尿病在全體妊娠婦女中的發病率是3-6%。
生産後病狀有所減輕,但大約有60%的妊娠糖尿病患者會轉成2型糖尿病。妊娠中如患糖尿病很容易得腎盂腎炎,
而且經常發生出現先天性異常嬰兒,羊水過多或巨大嬰児等難産現象。通常只需通過飲食療法既可
治療妊娠糖尿病但有時也需要接受胰島素治療。
類固醇糖尿病
副腎上腺皮質激素分泌過多或者由於服用副腎上腺皮質激素藥物造成組織内胰島素抵抗性
加大從而降低胰島素作用的病症。病症初期表現出高胰島素血症,隨着時間延長胰島素的追加分泌會受到障礙。
1型糖尿病與2型糖尿病的特徴比較
| 1型糖尿病 | 2型糖尿病 |
| 原因 | 病毒感染,自家免疫疾患 | 肥満,栄養過剩,精神的緊張,運動不足,遺傳因素 |
| 發病年齢 | 20歳以下居多 | 40歳以上居多 |
| 佔總體糖尿病的比率 | 5%以下 | 95%以上 |
| 症状表現 | 急性或亜急性 |
徐緩(有些出現口渇,多尿的症状但有些在無症状的情況下發展) |
| 代謝性酸中毒 | 經常 | 不常見 |
| 体格 | 痩型居多 | 肥胖型居多 |
| 血中胰島素値 | 減少 | 不定 |
| 治療方法 | 飲食療法。一旦被診斷應接受胰島素療法。 |
早期通過切實的飲食療法和適當的運動療法有可能讓血糖値趨於正常。
胰島素抵抗性增強或胰島素分泌不全嚴重後,需要口服治療薬或者注射胰島素。
|
糖尿病性昏睡
這是一種糖尿病急性併發症。儅不能適當服用治療薬物時會由於顯著出現高血糖而處於昏睡状態。
大致可分爲糖尿病酮酸血症昏迷和高血糖性高渗性非酮症性昏迷。
另外,治療薬物的副作用也會造成低血糖而引起昏睡状態(低血糖性昏睡)。
糖尿病的慢性併發症
糖尿病會引起眼部,腎臟,神経系統,心血管系統以及皮膚等部位的各種併發症狀。
慢性併發症當中,網膜症,腎症以及神経障害發病率高,是糖尿病的特異性併發症被稱爲三大併發症。
這些併發症是由於毛細血管障害引起的,因此毛細血管密集的視網膜及腎臓的絲球体等部位最容易受到傷害。
| 慢性併發症 | 3大併發症 |
糖尿病性網膜症 |
容易直接傷害视網膜組織,出現網膜浮腫,视網膜脫落,玻璃球體内出血甚至失明。
大致分爲単純網膜症,前増殖视網膜症,増殖视網膜症3期。處於単純视網膜症時期,
通過控制血糖和治療高血圧可阻止或延緩症状發展。 |
| 糖尿病性腎症 |
毛細血管基底膜肥厚或絲球体結節性病変(糖尿病性絲球体硬化症)等會造成腎功能障礙。
通過控制血糖和治療高血圧可延緩症状發展。 |
| 糖尿病性神経障害 |
血管障礙和代謝障礙會引起末梢神経系統,自律神経系統和一部分脳神経系統的障礙。
出現左右對稱性感覚低下,站立性低血圧,胃腸障礙,発汗受阻,陽萎。 |
| 加速動脈硬化 |
伴隨糖尿病的高血圧,肥胖,高脂血症會加速冠状動脈以及全身動脈的硬化,
造成心筋梗塞,脳梗塞,下肢坏疽等症狀。 |
| 糖尿病性坏诅 |
由末梢(尤其下肢)閉塞性動脈硬化引起。同時合併毛細血管障礙和神経障礙。
因容易感染故發病率高且難以治愈。予防的方法是維持正常的血糖值並經常保持足部清潔。 |
| 免疫不全 |
免疫功能不全,易併發皮膚感染症,尿路感染症和真菌感染症 |
飲食療法
在医生的指導下規定攝取的能量,力求營養均衡。2型糖尿病,一般認爲早期採取切實的
飲食療法和適度的運動療法是可以將血糖値改善到趨於正常値的。
另外1型糖尿病的治療原則也離不開飲食療法。
飲食療法的原則
- 1日3餐,定時用餐
- 飲食不過量
- 不偏食,盡量攝取種類豐富的食品
- 多攝取食物繊維,控制脂肪
運動療法
有時需要禁止或制限運動。要遵医囑採取適當運動。
運動療法的効果
- 促進葡萄糖和脂肪酸的利用,減弱胰島素抵抗性
- 促進血液循環
- 增強体力
- 促進免疫功能的活動
- 消除緊張
薬物療法
採用飲食療法或薬物療法仍無法控制血糖的情況下可採取藥物療法,注射胰島素製劑或口服血糖藥劑。
胰島素製劑
胰島素是多肽結構,口服會被分解因此採取注射治療。有各種不同的製剤,
根據效力起始時間和持続時間的不同分爲速攻型,中間型,遲効型等等。
胰島素製剤的種類和特點
| 效力起始時間 | 持続時間 | 特點 |
| 速攻型 | 0.5h | 8h | 用於抑制餐後高血糖等 |
| 次速攻型 | 1h | 12-16h | |
| 中間型 | 1-1.5h | 18-24h | 1日注射2次 |
| 混合型 | 0.5h | 24h | 混合了速攻型與中間型 |
| 遅効型 | 4-8h | 36h | |
口服降血糖薬劑
| 磺脲类(SU薬) |
刺激胰臟内胰島β細胞,促進胰島素分泌達到降血糖目的。 |
| 双胍类薬(BG薬) |
促進末梢神経葡萄糖的吸收和代謝從而降低血糖。
有助于改善肥胖糖尿病患者的血糖值,使体重不易增加故是肥胖患者的首選藥。 |
| 噻唑烷二酮(TZD薬) |
減弱胰島素抵抗性,抑制肝臓内糖原的産生,促進末梢組織内的糖消耗降低血糖値。
也稱爲胰島素抵抗性改善薬。 |
| 糖苷酶抑制剂 |
阻斷α-葡萄糖苷酶,緩慢進行糖的消化和吸收從而抑制血糖上昇。也叫餐後血糖過多改善薬。 |
| 速攻型餐後降血糖薬 |
刺激胰臟内胰島β細胞,促進胰島素分泌 |
糖尿病的4大原因被認爲與老齡,遺傳,肥胖和運動不足有關。肥胖的標準廣泛採用BMI方式,
BMI25.0以上為肥胖。一般認爲BMI 22最不易患病。將22這個数字×(身長m)2得出的是標準体重。
日本糖尿病対策推進委員会推薦的做法是,吃飯要吃八分飽,一日步行要20分鐘以上,維持適當体重。
*BMI(Body Mass Index) = 体重kg / (身長m)
2
*標準体重 = (身長m)
2 × 22
肥胖的判斷基準(2000年 日本肥胖学会)
| 判斷基準 | 低体重 | 普通 | 肥胖 |
| BMI | 18.5未満 | 18.5以上25.0未満 | 25.0以上 |


